ΜΑΙΕΥΤΙΚΗ ΠΑΡΑΛΥΣΗ
(OBSTETRIC PARALYSIS)
Η μαιευτική παράλυση είναι η παθολογία εκείνη που το παιδί γεννιέται με παράλυση του βραχιονίου πλέγματος. Αυτό οφείλεται σε κάκωση του βραχιονίου πλέγματος κατά τη διάρκεια του τοκετού. Η συχνότητα εμφάνισης είναι 0.63-2.6 και κατά άλλους συγγραφείς μέχρι 5 περιστατικά ανά 1000 γεννήσεις ζωντανών παιδιών. Η συχνότητα παραμένει σταθερή παρά τη βελτίωση των μαιευτικών τεχνικών, σύμφωνα με πρόσφατες μελέτες. Πιθανοί προδιαθεσικοί παράγοντες θεωρούνται η μακροσωμία, οι πολυδύναμες κυήσεις, η προηγούμενη ανάλογη εξέλιξη, το κληρονομικό ιστορικό, ο σακχαρώδης διαβήτης, το μεγάλο βάρος του νεογνού, ο τρόπος καθόδου του στη μήτρα, καθώς και άλλοι.
Ο μηχανισμός κάκωσης της μαιευτικής παραλύσεως είναι ανάλογος με αυτόν της κάκωσης του βραχιονίου πλέγματος των ενηλίκων και γίνεται είτε με βίαιη απαγωγή και έξω στροφή του Άνω Άκρου, είτε με έντονη κατάσπαση του ώμου, είτε με συνδυασμό των ανωτέρω κατά τη διάρκεια του τοκετού. Συνήθως αφορά τις ανώτερες Α5 και Α6 ρίζες (ονομάζεται παράλυση τύπου Erb) και συνδυάζεται κάποιες φορές και με βλάβη της Α7 ρίζας. Λιγότερο συχνά εμφανίζεται η παράλυση όλων των ριζών Α5-Θ1 και ακόμα πιο σπάνια είναι η παράλυση μόνο των κατώτερων ριζών Α8 και Θ1 (παράλυση τύπου Klumpke).
Θα πρέπει να τονιστεί ότι η ευθύνη της μητέρας είναι μηδενική, όπως και, κατά κανόνα, του μαιευτήρα και του νοσηλευτικού προσωπικού που έχει αναλάβει την διαδικασία του τοκετού.
Η σοβαρότητα της κάκωσης του βραχιονίου πλέγματος κατά τη διάρκεια του τοκετού, ποικίλει από απλή διάταση των ριζών τύπου νευροαπραξίας και δύναται να αφορά σοβαρότερη βλάβη τύπου εκρίζωσης αυτών από το νωτιαίο μυελό. Η πρώτη κατηγορία αναλαμβάνει συνήθως μόνη της σε χρονικό διάστημα 3–4 εβδομάδων, ενώ στις περιπτώσεις μαιευτικής παράλυσης με απόσπαση των ριζών, δεν αναμένεται ανάνηψη.
ΣΥΜΠΤΩΜΑΤΑ ΚΑΙ ΔΙΑΓΝΩΣΗ
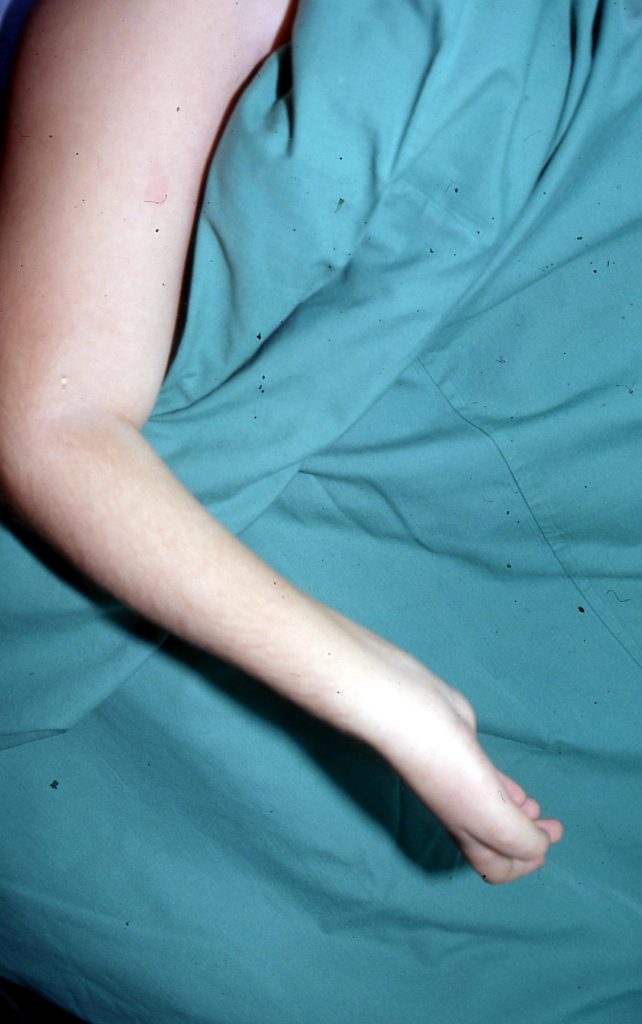
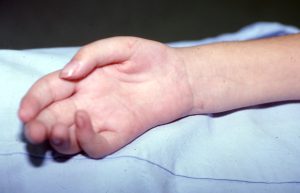
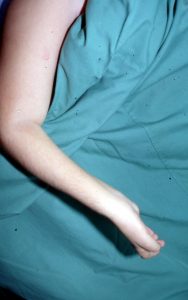
Η εικόνα ενός νεογνού με μαιευτική παράλυση είναι χαρακτηριστική, με το Άνω Άκρο να βρίσκεται σε προσαγωγή, τον αγκώνα σε έκταση, το αντιβράχιο σε πρηνισμό και το καρπό και τα δάκτυλα σε κάμψη.
Η βαρύτητα του τραυματισμού του βραχιονίου πλέγματος στη μαιευτική παράλυση έχει περιγραφεί κυρίως από τους πρωτοπόρους στο αντικείμενο χειρουργούς Zilbert και Narakas. Η κατηγοροποίηση της βλάβης σύμφωνα με τους ως άνω Χειρουργούς είναι:
Τύπος 1: Αφορά την τραυματική βλάβη των Α5 και Α6 ριζών. Η κλινική εικόνα είναι παράλυση των μυών του ώμου και της κάμψης του αγκώνα. Αναμένεται ανάνηψη σε ποσοστό που φθάνει το 90%.
Τύπος 2: Εδώ έχουμε τραυματισμό, εκτός των Α5 και Α6 ριζών, και της Α7. Συμπληρωματικά με την παράλυση των μυών του τύπου 1, έχουμε αδυναμία εκτάσεως του αγκώνα και του καρπού. Αναμένεται πλήρης ανάνηψη σε ποσοστό που φθάνει το 65%.
Τύπος 3: Η παράλυση όλου του Άνω Άκρου είναι εμφανής και οφείλεται σε τραυματισμό όλων των ριζών. Η ανάνηψη αναμένεται σε ποσοστό μικρότερο του 50%.
Τύπος 4: Στον τύπο αυτόν η πλήρης παράλυση του Άνω Άκρου συνδυάζεται με το σύνδρομο Horner’s, όπου εμφανίζεται πτώση του βλεφάρου και διαταραχή της διαμέτρου της κόρης του οφθαλμού. Η βλάβη είναι η περισσότερο σοβαρή, με απόσπαση τουλάχιστον των Α8 και Θ1 ριζών και δεν αναμένεται καμιά αυτόματη ανάνηψη.
Η λεπτομερής κλινική εξέταση ενός παιδιού με μαιευτική παράλυση θα καθορίσει τον βαθμό της βλάβης, σύμφωνα με τα διεθνώς καθιερωμένα πρωτόκολλα και θα θέσει τις αρχές της ενδεδειγμένης, για το παιδί, θεραπείας. Ο έλεγχος ολόκληρου του μυοσκελετικού συστήματος πρέπει να είναι πλήρης, αναζητώντας διαμαρτίες στην ανάπτυξη, ή σημεία που εκλύεται πόνος. Όταν υπάρχει υποψία, πρέπει να γίνεται ακτινολογικός έλεγχος, καθώς η παράλυση του βραχιονίου πλέγματος συνδυάζεται συχνά με κάταγμα της κλείδας, ή άλλες διαμαρτίες της αυχενικής μοίρας της σπονδυλικής στήλης και του θωρακικού κλωβού.
Ο ηλεκτρομυογραφικός έλεγχος στη μαιευτική παράλυση, παρόλες τις δυσκολίες που έχει λόγω της έλλειψης συνεργασίας του νεογνού, όταν γίνεται από έμπειρους νευροφυσιολόγους, αποτελεί πολύτιμο βοήθημα στα χέρια του θεράποντος ιατρού και πρέπει να επαναλαμβάνεται ανά τακτά χρονικά διαστήματα.
Περαιτέρω έλεγχος με αξονική, ή μαγνητική μυελογραφία, δίδει σημαντικές πληροφορίες για τη πιθανότητα ύπαρξης απόσπασης κάποιας ρίζας, ή άλλης παθολογίας του νωτιαίου μυελού, ή ακόμα μιας ενδονευρικής παθολογίας. Το υπερηχογράφημα, προς το παρόν, δεν αποτελεί αξιόπιστη διαγνωστική εξέταση για τη μαιευτική παράλυση.
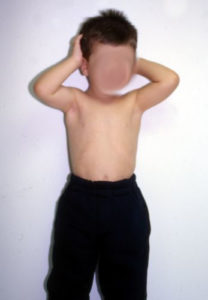
Μακροπρόθεσμα, η ανάπτυξη του Άνω Άκρου σε ένα παιδί με μαιευτική παράλυση υστερεί και καθίσταται βραχύτερο του υγιούς. Λόγω της μυϊκής ανισορροπίας εμφανίζονται διαταραχές και παραμορφώσεις τόσο στην άρθρωση του ώμου, όσο και του αγκώνα, με τελικό αποτέλεσμα την έντονη δυσκαμψία τους. Ανάλογη παραμόρφωση εμφανίζεται στο αντιβράχιο και στο χέρι σε βαθμό που η λειτουργία του Άνω Άκρου να καθίσταται ανεπαρκής.
ΘΕΡΑΠΕΙΑ
Η θεραπεία ενός παιδιού με μαιευτική παράλυση ξεκινά από τις πρώτες μέρες μετά την γέννηση, ευθύς μόλις διαγνωστεί. Ένα ήπιο πρόγραμμα κινητοποίησης των αρθρώσεων, κυρίως του ώμου και του αγκώνα θα πρέπει να ξεκινά τη 7–10 μέρα της ζωής του νεογνού.
Εάν μετά την παρέλευση 3-4 μηνών από τη γέννηση δεν υπάρξει βελτίωση, κυρίως στην έξω στροφή του ώμου, τη κάμψη του αγκώνα και τον πρηνισμό του αντιβραχίου, οι ενδείξεις για σοβαρή βλάβη του πλέγματος είναι σημαντικές και πρέπει να επιλέγεται η χειρουργική θεραπεία. Κατ΄αυτήν, γίνεται πλήρης παρασκευή του βραχιονίου πλέγματος, αναγνώριση της βλάβης και επισκευή της, είτε με νευρικά μοσχεύματα στις περιπτώσεις με ρήξη των νευρικών στελεχών, είτε με νευρομεταφορές όταν έχουνε εκρίζωση των νευρικών ριζών. Θεωρείται αυτονόητη η χρήση Μικροχειρουργικών τεχνικών, για την αντιμετώπιση των σοβαρών αυτών κακώσεων του βραχιονίου πλέγματος.
Όπως σε κάθε χειρουργική του βραχιονίου πλέγματος, το αποτέλεσμα της αποκατάστασης των νευρικών βλαβών στη μαιευτική παράλυση δεν είναι εξασφαλισμένο. Συμπληρωματικές επεμβάσεις, όπως τενοντομεταφορές κλπ, είναι δυνατόν να απαιτηθούν για τη βελτίωση της λειτουργικότητας του Άνω Άκρου. Η γενική εκτίμηση είναι ότι η αποκατάσταση του ώμου και του αγκώνα θα πρέπει να γίνεται στην ηλικία των 4–6 ετών, προτού εγκατασταθούν μόνιμες δυσκαμψίες και παραμορφώσεις. Αντίστοιχα οι παραμορφώσεις του αντιβραχίου και του χεριού δύνανται να αποκατασταθούν στις ηλικίες μεταξύ 6 και 13 ετών.
Συμπερασματικά, αν και η μαιευτική παράλυση είναι πιθανόν να είναι ένα ιδιαίτερα σοβαρό πρόβλημα ενός νεογνού, η έγκαιρη και αποτελεσματική αντιμετώπιση, είναι δυνατόν να αποδώσει στη τελική έκβαση της θεραπείας, ένα χρήσιμο και λειτουργικό χέρι.
ΠΑΝΑΓΙΩΤΗΣ Ν ΓΙΑΝΝΑΚΟΠΟΥΛΟΣ